Biopsie testiculaire : déroulement, délais et précautions
Biopsie testiculaire : déroulement, délais et précautions
La biopsie testiculaire est un examen médical qui consiste à prélever un petit fragment de tissu ou de spermatozoïdes directement dans les testicules. Elle est souvent indiquée dans le cadre d’un bilan d’infertilité masculine ou d’une fécondation in vitro (FIV) avec ICSI, lorsque le sperme ne contient pas de spermatozoïdes.
Cet article répond aux questions les plus fréquentes sur le déroulement, les délais, les conditions et les précautions avant et après l’intervention.
Comment se passe la biopsie testiculaire ?
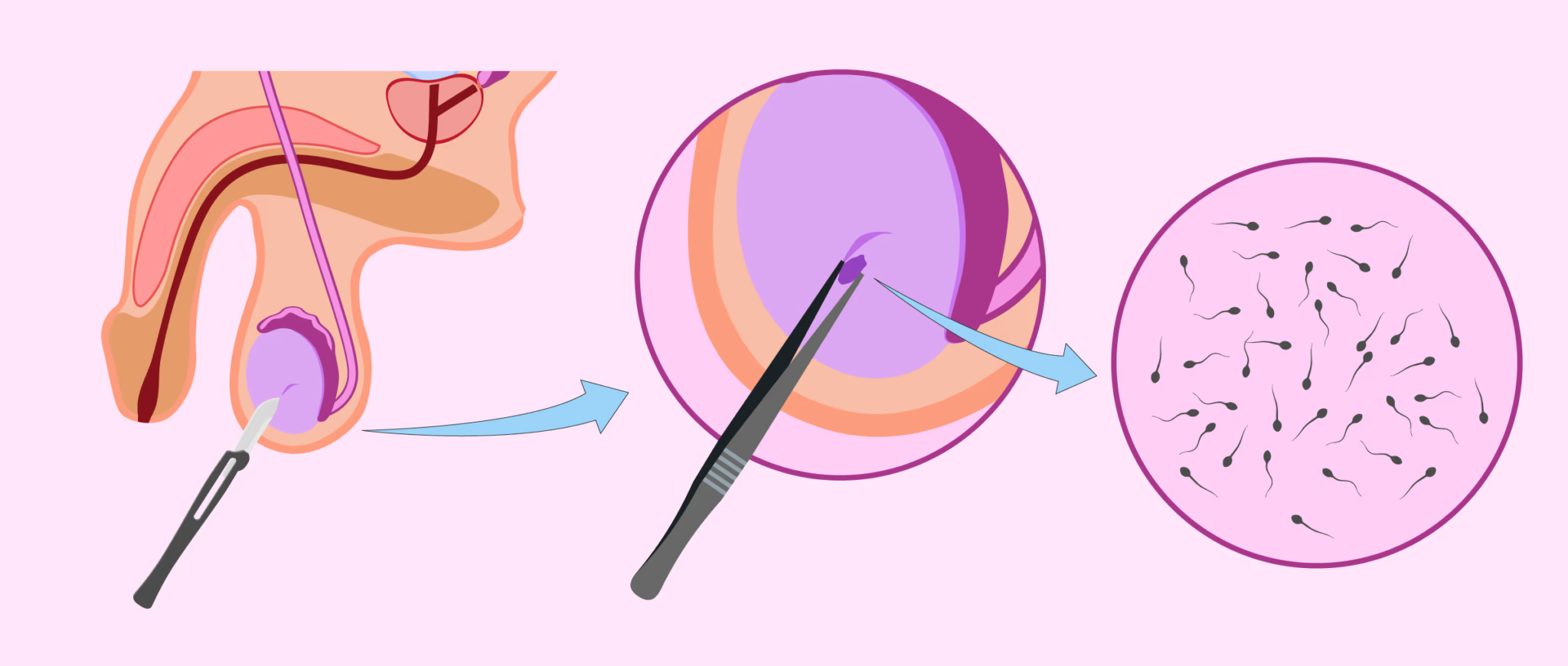
La biopsie testiculaire est un geste simple et généralement bien toléré. Elle se pratique :
- Sous anesthésie locale ou légère (parfois générale selon les cas),
- En ambulatoire (le patient rentre chez lui le jour même),
- Dans un bloc chirurgical stérile.
Déroulement :
- Le chirurgien fait une petite incision sur la peau du scrotum.
- Il prélève un fragment de tissu testiculaire contenant des spermatozoïdes.
- Le prélèvement est ensuite analysé ou congelé pour une future FIV.
L’intervention dure environ 20 à 30 minutes. Une gêne ou un petit hématome peuvent apparaître, mais disparaissent en quelques jours. 💡 Évitez toute activité physique intense ou rapport sexuel pendant 5 à 7 jours après la biopsie.
Obtenez une estimation tarifaire de votre chirurgie !
Combien de biopsies testiculaires peut-on faire ?
Le nombre de biopsies dépend de plusieurs facteurs : état des testicules, antécédents chirurgicaux et résultat du premier prélèvement.
En général, une seule biopsie suffit à obtenir du matériel exploitable. Si besoin, une seconde biopsie peut être envisagée, souvent sur l’autre testicule. Les biopsies multiples doivent toutefois être espacées dans le temps pour éviter la fibrose.
👉 En pratique, les médecins recommandent 1 à 2 biopsies maximum, sauf cas particuliers.
Combien de jours d’abstinence avant une biopsie testiculaire ?
Il est conseillé de respecter une période d’abstinence de 2 à 5 jours avant la biopsie. Cela permet d’obtenir un échantillon plus riche en spermatozoïdes.
💡 Une abstinence trop longue (plus de 7 jours) peut au contraire diminuer la qualité du prélèvement. L’idéal est donc d’attendre 3 jours avant la biopsie.
Combien de temps avant de faire une biopsie testiculaire ?
La biopsie est proposée après un bilan complet de fertilité révélant une azoospermie (absence de spermatozoïdes dans l’éjaculat).
Les étapes préalables comprennent :
- Deux spermogrammes espacés de plusieurs semaines,
- Un bilan hormonal (FSH, LH, testostérone, inhibine B),
- Une échographie testiculaire.
Après ces examens, la biopsie peut être programmée dans les semaines suivantes, selon le planning du centre de fertilité. En cas de FIV prévue, la date est coordonnée avec le cycle de la partenaire.
Combien de mois entre prélèvement et nouvelle biopsie testiculaire ?
Si la première biopsie n’a pas permis de recueillir de spermatozoïdes, une nouvelle tentative peut être envisagée au bout de 3 à 6 mois minimum.
Ce délai permet la régénération des cellules germinales et la cicatrisation complète du tissu testiculaire.
Le médecin évalue la situation selon le type d’azoospermie, les résultats précédents et la stratégie de procréation (FIV-ICSI, TESE, micro-TESE).
💡 Entre deux biopsies, un traitement stimulant la spermatogenèse (vitamines, antioxydants, hormones) peut être proposé.
Peut-on faire une biopsie testiculaire si l’on est séropositif ?
Oui, la biopsie testiculaire est possible chez un patient séropositif, sous encadrement médical strict. Les équipes de reproduction assistée et d’infectiologie travaillent ensemble pour garantir une sécurité maximale.
Les spermatozoïdes prélevés sont ensuite lavés et traités afin d’éliminer toute trace virale, puis utilisés en FIV-ICSI.
💡 Ces procédures sont réalisées uniquement dans des centres agréés VIH ou de procréation assistée sécurisée.
Quand peut-on refaire une deuxième biopsie testiculaire ?
Une deuxième biopsie peut être envisagée après 3 à 6 mois selon les résultats du premier prélèvement. Si des spermatozoïdes ont été congelés, une nouvelle biopsie n’est pas nécessaire.
Si le premier prélèvement est négatif, une micro-TESE (biopsie assistée par microscope) peut être proposée pour augmenter les chances de succès.
💡 Le choix de refaire une biopsie dépend de l’évaluation médicale et du projet de fertilité du couple.
Une étape clé du bilan de fertilité masculine
La biopsie testiculaire est un examen sûr et efficace pour diagnostiquer l’infertilité masculine ou recueillir des spermatozoïdes pour une FIV. Réalisée dans un centre spécialisé, elle offre aujourd’hui d’excellents taux de réussite grâce aux techniques modernes.
👉 Consultez un andrologue ou urologue spécialisé pour une prise en charge personnalisée et rassurante.
